
Kvalita života, dostupnost zdravotní péče i ve vlastním domácím prostředí a důstojné dožití - to jsou témata, která se prolínají jak zdravotní, tak sociální oblastí. Jako Piráti chceme tato - podle nás - zanedbaná témata zvednout a začít řešit společně. I proto naše krajské zastupitelky Lenka Španihelová (sociální politika) a Andrea Linhartová (zdravotnictví) iniciovaly setkání našich expertních týmů pro sociální politiku a zdravotnictví. Na první schůzce, které se účastnili také Matěj Karas, Karsten Sachs a Filip Mezera, jsme se shodli, že chceme na krajských výborech otevřít body týkající se podpory domácí zdravotní a domácí paliativní péče Pardubickým krajem.
Obyvatelstvo stárne. V roce 2018 činil podíl obyvatel ve věku 65+ 19,4 %. ČSÚ predikuje na rok 2030 podíl 23,9 % obyvatel ve věku 65+.
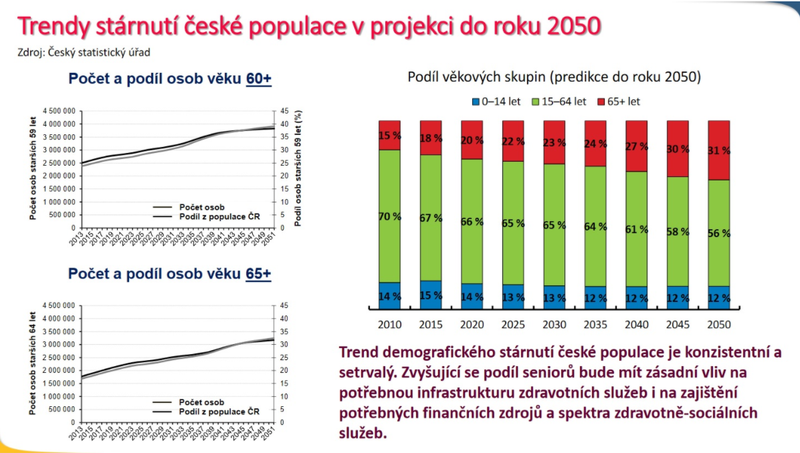
Tím se bude zvyšovat tlak na lůžka následné a dlouhodobé péče a vzrostou náklady na zdravotnictví. I přes snahu kraje navyšovat lůžkové kapacity nebudeme schopni zajistit do roku 2030 dostatek lůžek na pokrytí péče v odpovídajícím množství. Do budoucna se tedy neobejdeme bez rozšíření domácí zdravotní péče. Již dnes by se velká část následné nebo dlouhodobé péče dala přesunout do domácího prostředí. Navíc by se tím výrazně ušetřilo. Podle informací Charity vyjde léčba na domácím lůžku osmkrát levněji než na nemocničním. Pro ilustraci: Pardubický kraj započal koncem minulého roku výstavbu nové Nemocnice následné péče v Moravské Třebové, v níž má být 90 lůžek a výjezdová základna ZZS. Celý projekt má stát cca 347 milionů korun, čili na zřízení jednoho lůžka vynaloží kraj 3-4 miliony.
Nám ale nejde pouze o finanční výhodnost a neúprosnou demografickou situaci. Řešíme především komfort pacientů. Nejlépe se zkrátka cítíte doma. Mnoho zdravotních komplikací lze doléčit v domácím prostředí. Jedním z hlavních faktorů pro úspěšnou rekonvalescenci je určitě psychika, které spíše prospěje pobyt doma místo v přeplněné LDN. Z popsaného vyplývá, že potřeba domácí zdravotní péče v kraji je velká a je třeba ji řešit co nejdříve. I když v mezikrajském srovnání jsme na tom poměrně dobře, pro budoucí potřeby to podle nás nestačí.
Jedním ze současných nedostatků je nerovnoměrné rozložení dostupnosti domácí zdravotní péče v našem kraji. Zatímco na Pardubicku a Chrudimsku je poskytovatelů několik, Ústeckoorlicko a Svitavsko mají jen po jednom větším poskytovateli. Přesto zdravotní pojišťovny nedávno odmítly uzavřít smlouvy s dalšími zájemci o zajištění této potřebné péče na Svitavsku.
Mnohem závažnější je situace v paliativní péči. Hospic máme v kraji jen v Chrudimi a mobilní hospicové služby nabízí v podstatě jen Oblastní Charita Pardubice a Ústí nad Orlicí. O to víc nás mrzí, že dva zájemci o poskytování domácí paliativní péče na Svitavsku nezískali od pojišťoven smlouvy. Dožití v domácím prostředí je určitě přáním většiny z nás, přesto v naší moderní době k úmrtím stále nejčastěji dochází na akutních lůžkách v nemocnicích nebo LDN. Pacienty v terminálním stádiu vozí zdravotní záchranná služba do nemocnic, kde jim je poskytována drahá paliativní péče, která nakonec ani není pro pacienta tak komfortní, jako kdyby mu stejné služby poskytovala zdravotní sestra v jeho domácím prostředí. Odborníci na paliativní péči odhadují, že by se polovina zákroků u pacientů v posledním stádiu života dala přesunout do domácího prostředí, čímž by došlo k výraznému snížení nákladů na pomoc v této fázi života. Takto uspořené prostředky by se daly vhodně využít v jiné formě, ať zdravotní či sociální. Koncepce Koordinace a rozvoje Zdravotní péče v Pardubickém kraji) pak také mluví o tom, že paliativní péče je pozdě indikována. To má za následek zvýšení léčebných výdajů a diskomfort pacienta. Celkově se však v koncepčních materiálech Pardubického kraje příliš o domácí zdravotní a paliativní péči nedozvíte.
S nedostatkem nabízené domácí zdravotní péče zároveň vnímáme i neuspokojivé propojení zdravotních a sociálních služeb. V zemích s tradičně dobrým zdravotnictvím, jako jsou například Německo nebo Nizozemsko, jsou sociální pracovníci pevnou součástí zdravotnických zařízení a zmíněné péče. U nás to zatím platí jen v paliativní péči. To bychom chtěli změnit a je nezbytné, aby kraj podporoval propojení těchto dvou oblastí.
Zdravotní potíže často představují ztíženou životní situaci, ve které mohou sociální pracovníci pomoci, což nakonec povede ke snížení administrativní zátěže zdravotníků, kteří se tak budou moci soustředit na zajištění zdravotní stránky péče o pacienta. Kromě terénních služeb vidíme jako důležitou součást i rozvoj služeb odlehčovacích. Možnost využít odlehčovací službu může být pro rodinu zásadní v rozhodování, zda případnou terénní službu využijí, respektive jim může dodat potřebné přesvědčení, že péči o blízkou osobu v domácím prostředí zvládnou.
Kraj by podle nás měl hrát větší roli v komunikaci mezi poskytovateli domácí zdravotní a paliativní péče a zdravotními pojišťovnami. Musí s pojišťovnami prodiskutovat nutnost rozšíření zdravotní péče v domácím prostředí. Poskytovateli těchto služeb jsou často neziskové organizace. Úhrady od pojišťoven navíc nejsou příliš lukrativní, většinou organizacím ani nepokryjí reálné náklady. Ty potom přežívají jen díky příspěvkům dárců nebo dodatečným poplatkům od pacientů. V letošním roce se ale úhrady za výkon v domácí zdravotní péči zvedly (z 1,04 bodu na 1,09) a ministerstvo tím dalo jasný signál směrem k větší podpoře tohoto segmentu. Proto je nutné, aby i v Pardubickém kraji došlo k větší podpoře zmíněné části péče, a to i přispěním z vlastních zdrojů. Úleva se projeví v našich krajských nemocnicích. Je finančně výhodná a lůžka by měla být vyhrazena pro pacienty, u nichž domácí péče s ohledem na jejich zdravotní stav není možná. Spolupráce zdravotníků a sociálních pracovníků zvýší jejich produktivitu a především efektivitu vynaložených prostředků. I ten nejkonzervativnější ekonom musí uznat, že podpora domácí péče není jen sociálním počinem, ale i velice výhodným a do budoucna nutným výdajem, který se nám několikanásobně vrátí. Příští čtyři roky se o tom budeme snažit přesvědčit naše kolegy v krajském zastupitelstvu.
Stárnutí populace a s ním spojené výzvy pro naše zdravotnictví jsou tématem, které se v poslední době skloňuje čím dál častěji. Ministerstvo zdravotnictví vydalo koncepci domácí péče. Popisuje se v ní nutnost propojení sociálních služeb a domácí zdravotní péče a složitost financování této péče. Naleznete ji zde: https://www.mzcr.cz/wp-content/uploads/2020/10/Koncepce_DP.pdf#page24
Zajímavé informace o stárnutí naší populace a jeho dopadech na zdravotnictví byly zmíněny i na konferenci, kterou na toto téma pořádal Institut postgraduálního vzdělávání ve zdravotnictví (veřejný online odkaz viz https://www.ipvz.cz/novinky/2019/mezioborova-konference-starnuti-populace-a-jeho-dopady-na-zdravotnictvi). Nechceme v kraji jen pasivně přihlížet, chceme se aktivně podílet na nových koncepcích, které zahrnují větší zapojení domácí péče v našem zdravotnictví. Proto budeme muset obnovit koncepci návazné péče tak, aby vyhovovala novým požadavkům.